Cofanie cukrzycy typu 2 za pomocą hipokalorycznej diety
czyli co przyniosły ostatnie lata badań naukowych w diabetologii
Spis treści:
Wstęp: czy można się wyleczyć z cukrzycy typu 2?
„Możliwe” – mogłaby brzmieć ambiwalentna odpowiedź. Dziś wiemy, że na pewno niektórzy z pacjentów z cukrzycą typu drugiego mogą doprowadzić do trwałej remisji swojej choroby, czy nawet jej „cofnięcia”. Remisji do takiego stopnia, że istotne parametry glikemii wyglądają u nich jak u zdrowego człowieka bez jakiejkolwiek farmakoterapii (zobacz wyjaśnienie 1 poniżej). Czy taka trwała remisja to nadal „remisja”, czy też „wyleczenie”, to trochę spór akademicki, wynikający z przyjętych kryteriów i definicji. Najważniejsze jest to, że wielu względnie niedawno zdiagnozowanych cukrzyków typu drugiego ma ogromne szanse na to, żeby cofnąć tę groźną chorobę i uciec przed jej dramatycznymi konsekwencjami. Nawet jeśli po jej cofnięciu muszą bardziej uważać na to, co jedzą, to nadal jest to znakomita wiadomość. Szczególnie, że przez wiele lat postrzegano tę chorobę jako nieuchronnie postępującą nieraz z gorszymi perspektywami niż w przypadku zarażonych wirusem HIV. Chorobę, skracającą życie średnio o 10 lat, zwiększającą w tym skróconym czasie co najmniej dwukrotnie ryzyko zawałów i udarów. Chorobę nie tylko skracającą długość życia, ale znacznie je pogarszającą, która może prowadzić do ciężkiej choroby nerek, ślepoty, amputacji kończyn i problemów neurologicznych.
Poniższy tekst dotyczy cukrzycy typu 2, czyli choroby charakteryzującej się wysokimi poziomami glukozy we krwi, związanej z zaburzeniami sekrecji insuliny z trzustki. Wszystko co tu jest napisane, nie stosuje się wobec tego ani do cukrzycy typu 1, ani cukrzycy typu LAD, ani cukrzycy ciążowej.
Skąd wiemy, że można doprowadzić do znaczącej remisji cukrzycy typu 2? Czyli: co nam dały operacje bariatryczne?
Dziś wiemy, że z cukrzycy typu 2 można leczyć radykalną interwencją dietetyczną w postaci hipokalorycznej diety – o tym jednak w następnej sekcji. Chronologicznie patrząc, dobre wieści o możliwej trwałej remisji przyszły po efektach operacji bariatrycznych. Operacje te są przeprowadzane na różne sposoby, a ich głównym celem jest walka z otyłością. Chodzi w nich o specyficzne upośledzenie układu pokarmowego w taki sposób, żeby doprowadzić do zmniejszenia liczby pochłanianych przez pacjenta kalorii. Operacje te rekomendowane były głównie dla ludzi z ekstremalną otyłością, ze wskaźnikiem BMI (Body Mass Index) przynajmniej powyżej 35. Po ich przeprowadzeniu dochodziło do dwóch dosyć zaskakujących zdarzeń.
Po pierwsze, już po tygodniu od przeprowadzenia operacji u pacjentów dochodziło do unormowania glikemii. Glukoza na czczo schodziła poniżej progowego poziomu 100 mg/dL.
Po drugie, jakiś czas po, okazywało się, że pacjenci z cukrzycą typu 2 doświadczali remisji na lata. Dzisiaj dysponujemy meta-analizami, które pokazują, że operacja bariatryczna prowadzi do remisji cukrzycy typu drugiego ze skutecznością od około 45 do nawet 95 procent (w zależności od przeprowadzanej interwencji), co oznacza wręcz absolutny nokaut w stosunku do stosowanej na tę chorobę farmakoterapii. O takim przedziale skuteczności mówi meta-analiza z roku 2012(Vetter et al., 2012), podczas gdy ta z 2009 mówi 78-procentowej skuteczności(Buchwald et al., 2009a). Rozstrzał wynika przede wszystkim z tego, że poszczególne operacje znacząco się różnią w stopniu chirurgicznej ingerencji, a także z tego, że badania przeglądowe mogą stosować nieujednolicone definicje „remisji”.
Należy tutaj podkreślić, że pacjenci poddawani operacji bariatrycznej to przede wszystkim osoby z wysoką otyłością (BMI>35). Nie wszyscy z nich mają cukrzycę typu 2. Co więcej, epidemiologia cukrzycy typu drugiego wygląda tak, że połowa pacjentów nie ma otyłości, bo jest poniżej BMI=30. Mało tego, 10 do 20 procent pacjentów z cukrzycą typu drugiego ma BMI w rzekomej „normie” czyli poniżej 25. Z drugiej strony pacjenci niezwykle otyli, z BMI powyżej 40, wcale nie charakteryzują się powszechnością cukrzycy typu drugiego, na którą choruje co trzeci z nich. Te liczby dobrze pokazują, że cukrzyca typu drugiego ma związek z nadmierną masą ciała, ale nie jest to zależność oderwana od indywidualnych aspektów danego organizmu. Więcej o tym w wyjaśnieniu 2 poniżej.
Niezwykle wysoka skuteczność operacji bariatrycznych w remisji cukrzycy zrodziła od razu serie pytań, w tym szczególnie dwóch ważnych: jakim cudem cukier normuje się u pacjentów już tydzień po operacji (zanim dojdzie do znaczącego spadku masy ciała)? Oraz: co sprawia, że miesiące po niej wielu pacjentów żyje jak zdrowi ludzie tzn. mają właściwe poziomy glukozy (co to znaczy: o tym w wyjaśnieniu 1) bez stosowania przy tym farmakoterapii?
Odpowiedzi na te pytanie oscylowały wokół zmian hormonalnych (układ pokarmowy to istne centrum bodźców dla nich), które się dokonują po operacji bariatrycznej, ewentualnych zmian w mikroflorze, no i oczywiście w samej radykalnej redukcji kalorycznej, która występuje w związku z interwencją. Odpowiedzi na te pytania w żadnym razie nie muszą się wykluczać, a mogą powodować względem siebie istotne sprzężenia zwrotne (zwłaszcza redukcja kaloryczna i reakcja hormonalna, które się wzajemnie spinają).
Jednocześnie warto przy tym zwrócić uwagę na to, że remisja po operacji bariatrycznej była wprost i silnie zależna od redukcji masy ciała (większa redukcja oznaczała większe szanse na remisję)(Buchwald et al., 2009b). Inne bardzo ważne czynniki to wiek pacjenta, a także okres czasu, który minął od diagnozy cukrzycy. Plus oczywiście punkt startowy przed operacją, pokazujący jak bardzo zaburzona jest glikemia(Stenberg et al., 2021; Wang et al., 2015). Innymi słowy moglibyśmy te zmienne decydujące o możliwej remisji ująć w dwa koszyki. Jeden koszyk, który pokazywał, jak długo oraz jak bardzo organizm znajdował się w stanie choroby. Im krócej i mniej, tym większa szansa na remisję. Drugi koszyk: jak dużo uda się dzięki operacji zrzucić wagi. Im więcej, tym większa szansa na remisję.
Dlatego meta-analizy wpływu operacji na remisję pokazują spory rozstrzał w skuteczności remisji: wspomniane już wyżej od około 45 do około 95 procent (plus pamiętajmy, że poszczególne badania niekoniecznie mają względem siebie ujednolicone kryteria remisji). Generalnie ta operacja, która powoduje najmniejsze spadki masy ciała daje mniejszą skuteczność. A ta, która daje największe spadki, pokazuje dużo wyższą skuteczność. Jednocześnie każda z metod bariatrycznych wywołuje swoiste zmiany w każdym z hormonów, nieraz w przeciwnych kierunkach niż pozostałe, co dobrze obrazuje poniższa tabelka(Singh et al., 2015)
Rysunek 1 Zmiany hormonalne po różnych typach operacji bariatrycznych (źródło: Singh et al. 2015).
Wydaje się więc, że o ile hormony grają na pewno swoją rolę w tych procesach, to nie wygląda to na wyłączny i pierwotny czynnik, który wywołał remisję po operacji. Wstępne potwierdzenie tej sugestii przyszło od samego Waltera Poriesa, jednego z pierwszych liderów operacji bariatrycznych, który w jednym z artykułów wspomniał o tym, jak musiał przerwać operację po otwarciu pacjenta, gdyż zauważył jedzenie w żołądku. Interwencja musiała zostać anulowana, gdyż od pacjentów przed operacją wymaga się niejedzenia. Zespół postanowił jednak zrobić operację pozorowaną (sham operation) i poddał pacjenta standardowemu pooperacyjnemu protokołowi. A ten jest dosyć drastyczny: stosowanie się do diety w postaci kilkuset kalorii dziennie. Efekty po tygodniu były dosyć zaskakujące, gdyż nie różniły się niczym od tych po zrealizowanej operacji bariatrycznej. Pacjent tak samo jak pozostali miał unormowany poziom glukozy na czczo w zaledwie 7 dni. Parę tygodni później niestety wszystko wróciło do normy ponieważ pacjent – zgodnie z oczekiwaniami – przestał trzymać rygor dietetyczny(Pories et al., 1995).
Z kolei inny zespół będący pod wrażeniem szybkości reakcji organizmu po operacji bariatrycznej, postanowił zebrać grupę pacjentów z cukrzycą i poddać ich analogicznemu pooperacyjnemu rygorowi żywieniowemu, ale bez operacji. Wyniki były zaskakujące: pacjenci również doświadczali poprawy glikemii mimo braku operacji i analogicznych zmian hormonalnych(Isbell et al., 2010). Wobec tego badania wysunięto istotne metodologiczne zastrzeżenia (brak ujednolicenia grupy kontrolnej i interwencyjnej), ale mimo tych ograniczeń pokazywało, jak ważnym czynnikiem jest nagła redukcja spożywanych kalorii.
Rewolucjoniści z Newcastle – czyli jak ekstremalny post jest w stanie znokautować nie tylko farmakoterapię, ale i poniekąd zawstydzić operacje bariatryczne w remisji cukrzycy typu 2
Doświadczenia operacji bariatrycznych zdawały się więc sugerować, że skuteczna remisja cukrzycy typu 2 niekoniecznie ma związek bezpośrednio ze skalpelem, chociaż faktycznie skalpel był do tego niezwykle skutecznym zapalnikiem. Zespół diabetologów z Newcastle (i Glasgow) wpadł na pomysł: przecież w zasadzie moglibyśmy ludzi wprowadzić w ekstremalny deficyt kaloryczny w takim samym stopniu, co operacja bariatryczna, a następnie zobaczyć, jakie będą tego efekty. Tak narodził się projekt Counterpoint Study obejmujący pacjentów z cukrzycą typu drugiego, którzy nie byli zależni od insuliny podawanej z zewnątrz, oraz w przypadku których czas od diagnozy nie był zbyt długi. Counterpoint czyli COUNTERacting the Pancreatic inhibition Of INsulin secretion by Triglyceride (Odwracanie inhibicji sekrecji insuliny w trzustce przez trójglicerydy – czyli po ludzku cofanie stłuszczenia trzustki, które zaburza produkcję insuliny).
Niewielka grupa ludzi została umieszczona na specyficznym dietetycznym protokole, obejmującym bardzo niskokaloryczną dietę, w której zbilansowane zostają wszystkie niezbędne mikro i makroelementy. W szczególności obok witamin i minerałów zadbano o odpowiednią podaż białka (co odróżnia projekt istotnie od wielu innych popularnych ekstremalnych postów). Odgrywało to szczególną rolę z dwóch przyczyn: po pierwsze, organizm nie oszczędzał na procesach odbudowy, po drugie, białko zazwyczaj bardziej nasyca od innych makroskładników. Generalnie dzień składał się z kilku posiłków, z których każdy opierał się na koktajlu białkowym z niezbędnymi składnikami odżywczymi oraz na warzywach nie skrobiowych (niskokalorycznych i bogatych w odżywcze składniki). W sumie było to jakieś 700-800 kalorii w ciągu dnia, ale zaprojektowane należycie przez dietetyka, by nie spowodować niedoborów.
Efekty Counterpointu były zaskakujące. Najpierw zgodnie z wcześniejszymi doświadczeniami pacjentom z cukrzycą typu drugiego po zaledwie siedmiu dniach normowała się glukoza na czczo. Jednocześnie stwierdzano istotny klinicznie spadek otłuszczenia wątroby. Wraz z tym doszło także do redukcji frakcji VLDL w organizmie i transportowanych przez te lipoproteiny trójglicerydów. Wątroba również przestała doświadczać insulinooporności (nawet jeśli insulinooporność w mięśniach nie drgnęła). Pacjenci mogli odstawić leki na zbijanie cukru (i nadciśnienia), ponieważ ich zastosowanie groziło hipoglikemią (oraz hipotensją). Zaledwie po siedmiu dniach (teraz protokół sugeruje odstawienie ich od razu). Ale prawdziwa rewolucja zaczęła nadchodzić w kolejnych tygodniach stosowania diety.
Wątroba nie tylko unormowała poziomy glukozy we krwi. Tak jak wspomniano, przestała również eksportować tłuszcz do tkanek obwodowych. Po ośmiu tygodniach wraz ze spadkiem wagi powyżej 10 kilogramów zaczęto obserwować redukcję stłuszczenia trzustki. A wraz z tym… dedyferencjację komórek beta, czyli mówiąc po ludzku odżycie kluczowych komórek trzustkowych. One wcale nie przeszły apoptozy, nie obumarły, tylko „zapadły w długi sen”. Całość procesu była widoczna po 12 miesiącach(Lim et al., 2011). Okazało się, że cała dotychczasowa „równia pochyła” cukrzycy typu 2 nie jest niczym z góry określonym. Komórki beta w trzustce nie od razu umierają, kiedy widzimy spadek ich aktywności, lecz… usypiają i przy korzystnych warunkach mogą zostać pobudzone do swoich funkcji (choć nie we wszystkich przypadkach, bo ich dłuższe uśpienie prowadzi do faktycznie wyłączenia). To było prawdopodobnie jedno z najważniejszych odkryć w historii patologii cukrzycy typu 2 w tym stuleciu.
Wszystko pięknie, ale co dalej? Większość ludzi przecież nie jest w stanie funkcjonować na dłuższą metę przy takiej szalonej diecie. Muszą w końcu zacząć „normalnie” jeść. Dlatego z pomocą przyszło Counterbalance Study, które po takiej głodówce wprowadzało pacjentów z powrotem w bardziej tradycyjne odżywienie, by jednocześnie utrzymać stałość (obniżonej już) masy ciała(Steven et al., 2016). Zalecenia były klasyczne i znane z wytycznych żywieniowych od lat: nie podjadać, usunąć rafinowane cukry i przetworzone węglowodany, jeść przede wszystkim dużo warzyw, zdrowych źródeł białka i tłuszczy, nie pić słodzonych napojów (w tym soków), lecz wybierać niskokaloryczne owoce (zazwyczaj nietropikalne).
Radykalny protokół dietetyczny z Newcastle jest dostępny w internecie w języku angielskim. Kiedyś omówię go w osobnym wpisie dla zainteresowanych.
Efekt Counterbalance był budujący: pacjenci byli w stanie wrócić do normalnej diety i utrzymać swoją wagę. Jednocześnie część z nich osiągała remisję cukrzycy typu 2. Choć główną barierą były wspomniane wyżej czynniki: im ktoś dłużej chorował na cukrzycę typu drugiego, tym trudniej o remisję – niektórzy z pacjentów chorowali na nią nawet 23 lata, co obniżało skuteczność interwencji (ale nieraz nawet tacy weterani zdołali osiągnąć remisję).
Counterpoint i Counterbalace to były jednak małe badania. Potrzebne było coś większego, co sprawdziłoby testowalność tego rozwiązania na po pierwsze większej populacji, a po drugie, co mogłoby zostać wprowadzone do generalnej praktyki medycznej, do edukatorów i lekarzy pierwszego kontaktu. I tak narodziło się Direct Trial, które po prostu rozbiło bank(Lean et al., 2019). Direct czyli DIabetes REmission Clinical Trial, a więc po prostu badanie kliniczne remisji cukrzycy.
W badaniu brali udział ludzie w wieku 20-65 lat, którzy mieli zdiagnozowaną cukrzycę typu drugiego w ostatnich 6 latach, BMI w przedziale 27-45, nie stosowali insuliny. W trakcie badania w grupie interwencyjnej zrezygnowano z leków na nadciśnienie i cukrzycę. Zrekrutowano w sumie 298 pacjentów, z których połowa była poddawana tradycyjnemu leczeniu i zaleceniom, a połowa została poddana interwencji – zalecono im stosowanie hipokalorycznej diety zgodnie z przyjętym odgórnie protokołem. Nie zamykano ich w komorach metabolicznych, ani nieustannie nie motywowano – po prostu otrzymali zalecenia od swoich kontaktów w służbie zdrowia. Pacjentów z grupy interwencyjnej umieszczono w ten sposób na diecie około 800 kalorii przez 12-20 tygodni, następnie na diecie przejściowej 2-8 tygodni (nota bene zespół z Newcastle rekomenduje w swojej komunikacji krótszy okres interwencji niż podany w tym badaniu). Po tym okresie wspierano pacjentów w utrzymaniu obniżonej masy ciała tradycyjnymi zaleceniami dietetycznymi. Po w sumie 2 latach programu sprawdzono, jakie efekty przyniosło zrzucenie masa ciała na remisję cukrzycy typu drugiego. Wyniki jednoznacznie pokazują, że im większa redukcja, tym większa remisja po pierwszym i drugim roku programu:
Rysunek 2 Odsetek remisji cukrzycy typu drugiego po roku i dwóch latach w grupie interwencyjnej w zależności od ilości zrzuconych kilogramów masy ciała (źródło: Lean et al., 2019)
Niektórym do remisji wystarczyło zrzucenie kilku kilogramów, ale był to jednak niewielki odsetek. W grupie, która zrzuciła przynajmniej 15 kilogramów masy ciała, wyniki po roku były doprawdy spektakularne: około 86 procent doświadczyło remisji. Taka skuteczność może równać się tylko z operacjami bariatrycznymi, ale oczywiście bez rozcinania brzucha. Żadna terapia farmakologiczna nie jest w stanie osiągnąć takich efektów. Oczywiście kluczowe pozostaje osiągnięcie celu dosyć ambitnego, czyli faktycznie radykalny deficyt kaloryczny i zrzucenie masy ciała, a następnie utrzymanie tego rok później (pacjenci generalnie między 12 a 24 miesiącem zaczęli przybierać trochę na wadze). Niestety jak widać nie każdemu się to udaje i niektórzy pacjenci poddani interwencji nie zdołali utrzymać rygoru dietetycznego. Ale nawet, gdy będziemy od tego abstrahować wyniki robią bardzo dobre wrażenie:
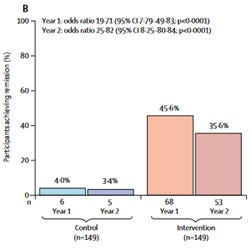
Rysunek 3 Odsetek remisji cukrzycy typu drugiego po roku i dwóch latach w grupie interwencyjnej niezależnie od utraty masy ciała (dwie kolumny po prawej stronie) i w grupie kontrolnej dla porównania (dwie kolumny po lewej) (źródło: Lean et al., 2019).
Po pierwszym roku programu blisko 46% osób doświadczyło remisji cukrzycy typu 2 (co ważne: nie każdy pacjent musiał zrzucić aż 15 kilo, żeby ten efekt wywołać). Nawet skuteczność po dwóch latach jest godna uwagi (36 procent) patrząc na to, że tradycyjna terapia i zalecenia wywołują 12-krotnie gorsze i praktycznie niezauważalne w populacji rezultaty. Zmniejszenie populacyjne cukrzycy typu drugiego tego rodzaju interwencją o blisko 36% to byłby ogromny sukces, gdyby udało się go zreplikować na dużych liczbach.
Naturalnie Direct Trial nie jest w stanie nam rozwiązać problemów, które się wiążą z długookresowym utrzymywaniem odpowiedniej masy ciała u osób podatnych na nadwagę. Szczególnie, że złe jedzenie to choroba środowiskowa. To problem, z którym borykają się wszystkie dietetyczne interwencje kliniczne (choć w tym wypadku i tak wygląda to radykalnie lepiej niż w innych interwencjach). Nie zmienia to faktu, że Direct pokazało coś absolutnie przełomowego w cukrzycy typu 2 i pełnego nadziei – że jeśli się da zrzucić kilogramy, to efekty mogą być powalające. Teoretycznie i optymistycznie każdy nowo zdiagnozowany cukrzyk przy szybkiej interwencji dietetycznej ma prawie 90-procentowe szanse na sukces w remisji.
Czy to nie jest zbyt piękne, żeby było prawdziwe?
Trochę tak, ale opracowania, które tutaj omawiam zostały zrealizowane przez jeden z lepszych zespołów diabetologicznych na świecie. Zostały opublikowane w najlepszych czasopismach medycznych i diabetologicznych świata, między innymi Lancet, Diabetes Care, Diabetologia, British Medical Journal. Mają mnóstwo cytowań w związku z tym i wygląda na to, że są traktowane jak najbardziej poważnie i przełomowo przez środowiska medyczne.
Co więcej, mając ograniczone zaufanie wobec swoich zdolności poznawczych, porozmawiałem krótko na temat tych badań z jedną z najlepszych diabetolog w Polsce, wybitnej ekspertki w swojej dziedzinie. I stwierdziła, że badanie jest rzeczywiście przełomowe.
Oczywiście nie zmienia to faktu, że potrzebne są dalsze badania i obserwacja bardziej długookresowa absolwentów programu. Program Newcastle został zreplikowany z sukcesem na Barbados(Bynoe et al., 2020). Nic dziwnego, że globalny raport o cukrzycy WHO z 2016 zaczął używać w tym kontekście określenia „odwrócenie cukrzycy typu 2” (reversal), które jest mocniejszym medycznym terminem niż „remisja” (remission).
Czy rozwiązanie dietą z Newcastle to jedyna droga?
Można oczywiście zadać sobie pytanie, czy protokół z Newcastle to jedyna droga do redukcji kalorycznej. Oczywiście nie. Dróg jest wiele. Co więcej, w Internecie ktoś się co jakiś czas chwali swoją anegdotą. Temu pomogła dieta wegańska nistkotłuszczowa Barnarda (nota bene potwierdzona publikacjami naukowymi: Barnard et al., 2006), innemu dieta niskowęglowodanowa (nota bene potwierdzona publikacjami naukowymi: Goldenberg et al., 2021), jeszcze inni chwalą sobie intermittent fasting (ewidentny sposób na redukcję kaloryczną!), inni posty Jasona Funga, inni dietę paleo Cordaina, post Dąbrowskiej (kolejny post i to jakże hipokaloryczny), inni dietą karniwora (nie polecam z powodów sercowo-naczyniowych), jeszcze inni dietą ziemniaka, albo ryżu z cukrem i owocami (niegdysiejszy program Waltera Kempnera do walki z nadciśnieniem wspierany okresowo chłostaniem pacjentów, by się do niego stosowali).
Prawda jest taka, że potencjalnie każda z tych diet może pozwolić osiągnąć deficyt kaloryczny. Nie stawia to oczywiście w żadnym wypadku znaku równości między nimi. Ale może tłumaczyć, skąd się biorą owe internetowe anegdoty. I możliwe teoretycznie jest zredukowanie masy ciała na każdej z tych diet. I niektórym łatwiej będzie odnaleźć motywację w takiej, a nie innej diecie (szczególnie, jeśli doda sobie do tego jakąś motywującą ideologię).
Protokół z Newcastle jednakże ma tu bez wątpienia dwie znaczące przewagi. Po pierwsze, jest zbilansowany, jeśli chodzi o skład diety. Dba o to, żeby dostarczyć odpowiednich ilości witamin, minerałów, niezbędnych substancji, a przede wszystkim podaży białka (które dba o wewnętrzne procesy w organizmie i jednocześnie bardziej nasyca). Niektóre z diet powyższych może mieć istotny problem ze spełnieniem takich standardów przy takiej ostrej redukcji spożytych kalorii. Po drugie, i najważniejsze: to jest dieta potwierdzona klinicznie ze spektakularnymi rezultatami, zarówno jeśli chodzi o współpracę z pacjentami jak i punkty końcowe związane z remisją. Pod tym względem wszystkie inne diety mogą się po prostu „schować”. Przynajmniej dopóki nie zostanie w ich przypadku przeprowadzone podobne badanie jak Direct.
Jakim cudem ta dieta tak działa?
Na końcu opracowania chciałbym przytoczyć interesującą narrację, którą zaoferowali sami diabetolodzy protokołu z Newcastle i którzy proponują swoje wyjaśnienie mechanizmu patologii cukrzycy typu 2. Celowo nie zacząłem od tego swojego opracowania, ponieważ po pierwsze, nadal jest to w jakimś stopniu spekulatywna teoria, która nie jest (jeszcze?) powszechnie uznawana w diabetologii. Po drugie zresztą – sam diabetologiem nie jestem i nie znam na tyle dobrze fizjologii organizmu, by cokolwiek tu od siebie produktywnego dodać poza przytaczaniem opinii innych ekspertów. Po trzecie wreszcie i najważniejsze – z perspektywy pacjenta nie jest tak naprawdę ważne, dlaczego protokół z Newcastle działa. Jak mawiał niezastąpiony Richard Feynman, pytania typu „dlaczego”, to najtrudniejsze pytania we wszystkich naukach, nie tylko medycznych. A tutaj są to analizy akademickie i spekulacje na temat mechanizmów fizjologicznych. Lekarze z zespołu mogą teoretycznie się całkowicie mylić w swoim opisie, dlaczego ich dieta działa, ale nadal ich dieta może osiągać spektakularne sukcesy. Wynika to z prostego faktu: randomizowane badanie kliniczne określonego typu medyczno-zdrowotnej interwencji stoi generalnie najwyższej w hierarchii dowodzenia w naukach medycznych i o zdrowiu (kiedyś zrobię o tym osobny wpis). I ma przy tym największe znaczenie kliniczne. Mamy na rynku przecież leki, które działają i nawet do końca nie musimy wiedzieć, czemu działają. To samo może dotyczyć interwencji w styl życia.
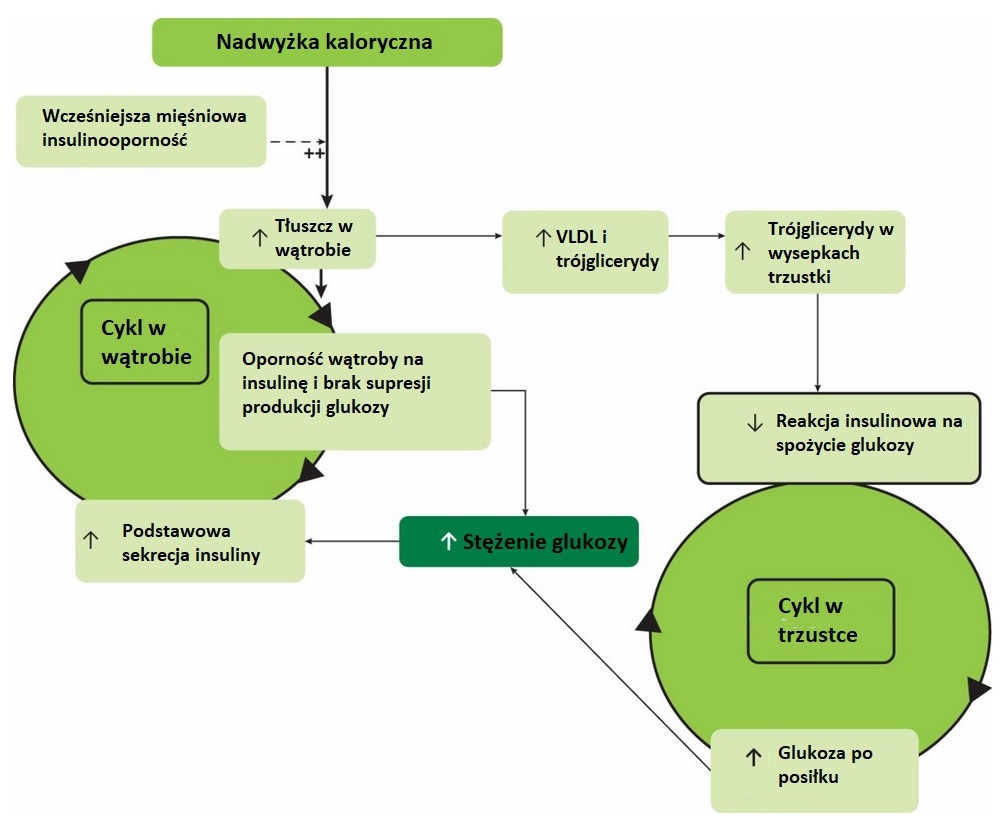
Mimo powyższego jako ciekawostkę przytoczę tutaj zaoferowane mechanizmy patogenezy cukrzycy typu drugiego. Jak sugeruje Roy Taylor z „drużyny z Newcastle”: cukrzyca typu drugiego ma wynikać z wejścia w „bliźniacze pętle” (twin cycle) otłuszczenia wątroby i trzustki(Taylor, 2019). W wyniku spożycia nadmiernej ilości kalorii (to nie oznacza równoważności źródeł wszystkich kalorii – zobacz wyjaśnienie 3) przekracza się indywidualne graniczne poziomy tolerancji tkanki tłuszczowej (co to jest, zobacz wyjaśnienie 2) zależne od każdego organizmu (i posiadanych genów). W wyniku tego wątroba przestaje w poprawny sposób regulować glikemię i nie reaguje w właściwy sposób na insulinę. Mamy więc insulinooporność w wątrobie – wątroba produkuje zbyt dużo glukozy w stosunku do zapotrzebowania organizmu. W efekcie glukoza na czczo we krwi się powoli podnosi przez kilka lat życia pacjenta, a sama trzustka w odpowiedzi na to produkuje też więcej insuliny, która teoretycznie ma pomagać wprowadzać dodatkową glukozę do komórek. Niestety nie wywołuje to pożądanego efektu zbicia cukru. To pierwsza błędna pętla w wątrobie, która następnie zaczyna eksportować swoje problemy do innych tkanek, gdyż systematyczne przekroczenie tolerancji dla danego poziomu kalorii/tłuszczu skutkuje zwiększeniem produkcji liproprotein VLDL, które eksportują tłuszcz w postaci glicerydów. Między innymi do trzustki, która jest nadwyrężana nadmierną produkcją insuliny. W efekcie następuje stłuszczenie trzustki, która w wyniku „lipotoksyczności” (przekroczenie indywidualnego progu tolerancji tłuszczu w tkankach) przestaje reagować normalnie i zaczyna mieć po jakimś czasie pogorszone wydzielanie insuliny. Komórki beta w trzustce zaczynają gasnąć (to dlatego średnio co drugi cukrzyk typu 2 po 10 latach od diagnozy musi przejść na zewnętrzne aplikacje insuliny). To zazębia drugą błędną pętlę w trzustce i tworzy cukrzycę typu drugiego. Pętle się napędzają, ponieważ wysokie trójglicerydy z wątroby nie sprzyjają trzustce, a permanentnie (w pierwszej fazie choroby) podniesiona insulina nie sprzyja glikemii w wątrobie. Po latach choroby komórki beta trzustki produkujące insulinę zaczynają się stopniowo wyłączać. Schemat przedstawia rysunek 2. Chociaż nie jest w pełni liniowy w narracji, to stara się krok po kroku przedstawić opisany patomechanizm inaczej niż do tej pory.
Rysunek 4 Bliźniacze pętle według Roya Taylora (2019) [tłumaczenie moje]
Zgodnie z teoretyzowaniem z Newcastle interwencja w Direct Trial zdaje się potwierdzać (chociaż moim zdaniem lepsze słowo to „pasować”) do powyższej teorii. Znacząca redukcja kaloryczna powoduje odcięcie pierwotnego czynnika zapalnego, co w pierwszej kolejności prowadzi do spadku stłuszczenia wątroby i przywraca po tygodniu jej insulinowrażliwość. W wyniku tego glukoza – przez wątrobę wprowadzana do obiegu – osiąga swój właściwy poziom. Przerwana zostaje pierwsza błędna pętla. Następnie dalsza redukcja kalorii powoduje spadek tkanki tłuszczowej w innych miejscach w organizmie, w tym w trzustce, co przywraca poprawną aktywność komórek beta oraz wydzielanie insuliny. Nie u wszystkich oczywiście, bo komórki beta mogły zapaść już w śmiertelny sen, z którego się nie wybudzą, choćby nie wiadomo co.
Ta wersja opisu cukrzycy typu drugiego wydaje się niezwykle kusząca ze względu na swoją prostolinijność. Generalnie gdy spojrzymy do podręczników medycznych, to cukrzycę typu drugiego traktuje się trochę jako takiego skomplikowanego metabolicznego potwora, który wyrasta na wielu różnych polach i z bardzo różnych czynników, a opisywany jest głównie pod kątem konsekwencji jego działania. Opis działania tej choroby nie jest zazwyczaj w narracji tak liniowy tak jak to się dzieje w przypadku na przykład cukrzycy typu pierwszego, gdzie mamy pierwotny czynnik zapalny (autoagresję) wyzwalający kaskadę dalszych negatywnych dla zdrowia konsekwencji. Teoria bliźniaczych pętli z Newcastle przywraca pewną liniowość w narracji: cukrzyca typu drugiego ma być efektem „nadmiernie indywidualnego” stłuszczenia trzustki w otoczeniu insulinooporności w stłuszczonej wątrobie i sprzyjających uwarunkowań genetycznych pacjenta.
Czy rzeczywiście stłuszczenie komórek beta jest tak kluczowe? Nie mam pojęcia, próbowałem znaleźć odpowiedź w literaturze, na ile tak może być. Udało mi się odnaleźć przegląd tych kwestii z roku 2017, gdzie autor zwraca uwagę, że o ile dowody in vitro i na zwierzętach są mocno zgodne z koncepcją kluczowej roli stłuszczenia trzustki, o tyle w przypadku ludzi brakuje takich jednoznacznie przekonujących dowodów(Guglielmi & Sbraccia, 2018). Autorzy kończą swój przegląd konkluzją, że stłuszczenie trzustki może wiązać się z trzema aspektami: (1) powodować rzeczywiście dysfunkcję trzustki z powodu lipotoksyczności, zwłaszcza u pacjentów z już zaburzoną glikemią (2) wewnątrzsutkowe komórki tłuszczowe mogą wywoływać negatywny efekt hormonalny na komórki trzustki, (3) stłuszczenie i cukrzyca typu 2 to po prostu konsekwencje otyłości. Pierwsze dwie interpretacje są oczywiście łatwe do wpisania w teorię bliźniaczych cykli. Trzecia by po prostu oznaczała zbieżność zdarzeń bez ich przyczynowej zależności.
Nowsze badania populacyjne pokazują, że akumulacja tłuszczu w trzustce jest niezależnym czynnikiem rozwoju cukrzycy typu 2 i zaburzeń prawidłowej sekrecji insuliny(Chan et al., 2022; Ishibashi et al., 2020). Z tego powodu należy się raczej spodziewać, że badań w tym kierunku nad stłuszczeniem trzustki będzie przybywać (Barroso Oquendo et al., 2021; Wagner et al., 2022).
Czy można to robić samemu w domu?
Na koniec ważne pytanie dla wielu cukrzyków typu 2 lub w stanie przedcukrzycowym: czy można spróbować protokołu z Newcastle samemu? Autorzy przekonują, że tak i w sumie Direct Trial tak było zaprojektowane: żeby podać pacjentom ogólne wskazówki, zalecenia i nie mobilizować ich nieustannie i nie kontrolować. Tak, żeby zrobić coś w skali makro, która jest po prostu katastrofalna w najbogatszych krajach świata.
W jednej z publikacji autorzy zaprezentowali krótki raport od ludzi, którzy zasypywali ich emailami już od początku pierwszych publicznych informacji o sukcesach hipokalorycznej diety. Okazuje się, że jest to jak najbardziej możliwe, ale jednocześnie warto tutaj przestrzec potencjalnych pacjentów o dwóch zagrożeniach. Po pierwsze, taka dieta ma ogromny wpływ na leki, które się zażywa. Dlatego pacjent powinien być w kontakcie ze swoim lekarzem, jak ewentualnie ma dostosować dawki leków na poziomy glikemii, nadciśnienia (czy też innych towarzyszących leków, które się często w takich wypadkach zażywa, a dieta ma wpływ na ich przyswajanie). Po drugie, taka dieta powinna być zbilansowana pod kątem wszystkich składników (za wyjątkiem kalorii rzecz jasna). Bilansowanie diety nie jest trudne, o ile mamy do dyspozycji pełny budżet kaloryczny. W tym wypadku tak nie jest, więc trzeba wybrać odpowiednie produkty, a najlepiej jednak skonsultować się z dietetykiem (wiem też, że to może nie być łatwe, ponieważ nie każdy dietetyk da zielone światło na taki eksperyment – zawsze można przyjść na wizytę z informacjami merytorycznymi o Direct Trial).
Taka interwencja też nie każdemu cukrzykowi typu 2 pozwoli dokonać skutecznej remisji (czy też na swój sposób „cofnięcia” choroby). Ale nawet jeśli się nie uda, to samo zrzucenie nadmiernej masy ciała przyniesie poprawę chociażby w ryzykach sercowo-naczyniowych. Warto pamiętać, że główna rzecz, która zabija cukrzyków typu drugiego, to choroby serca.
Podsumowanie
Cukrzyca typu drugiego jest chorobą, której destrukcyjne działanie na organizm można odwrócić. Nadal nie mamy dostatecznej wiedzy fizjologicznej, żeby dokładnie zrozumieć jej funkcjonowanie. Wiemy jednak, co można zrobić we wstępnej fazie diagnozy w przypadku większości pacjentów: zastosować rygor dietetyczny, który pozwoli zacząć normalnie działać wątrobie i trzustce. A wtedy może się okazać, że cukrzycę typu drugiego można wycofać.
Medialnym reprezentantem interwencji z Newcastle jest profesor Roy Taylor, który stara się pojawiać w rozmaitych mediach i mówić o swoich działaniach. Jeśli ktoś chce jeden z takich materiałów obejrzeć, to ze swojej strony polecam wywiad na bardzo merytorycznym kanale Nutrition Made Simple. Można też wysłuchać jednego z jego wystąpień na konferencji naukowej.
Wyjaśnienie 1: Co to są zdrowe poziomy glukozy?
Generalnie jako cukrzycy typu 2 możemy zostać zdiagnozowani na jeden z czterech sposobów.
1. Przygodne badanie glukozy we krwi pokazujące poziom co najmniej 200 mg/dL.
2. Badanie glukozy na czczo z wynikiem powyżej 125 mg/dL wykonane dwa razy.
3. Poziomy hemoglobiny glikowanej A1C powyżej 6.4% (to taka hemoglobina, która pokazuje jak dużo glukozy mieliśmy średnio we krwi przez ostatnie 3 miesiące).
4. Doustny test obciążenia glukozą, czyli podawanie 75 gramów na czczo czystej glukozy pacjentowi, a następnie sprawdzanie poziomów we krwi po godzinie i dwóch, i porównywanie ich z normami.
Do diagnozy wystarczy jedno z tych kryteriów. Tymczasem stwierdzenie wyleczenia musiałoby dotyczyć wszystkich kryteriów (co logiczne).
Kiedy zatem ktoś byłby „wyleczony” z cukrzycy typu 2 lub kiedy doświadczałby potwierdzonej trwałej remisji? Technicznie rzecz biorąc musiałby (po diagnozie) przejść wszystkie testy. Ponieważ doustny test obciążenia glukozą jest dosyć obciążający dla organizmu, to w praktyce diabetolodzy zatrzymują się na badaniu na czczo oraz na poziomach hA1C. Jeśli one są w normie przez kilka miesięcy bez stosowania jakiejkolwiek farmakoterapii, to mamy do czynienia ze skuteczną remisją. Technicznie nie powinniśmy tego nazywać „wyleczeniem”, gdyż to musiałoby być jeszcze potwierdzone obciążeniowo, a ponadto nawet przy wyniku optymistycznym taka osoba i tak pozostaje bardziej podatna na ponowne „zachorowania” i musi na siebie po prostu uważać. Dlatego dyskusja o tym, czy to „remisja” czy „wyleczenie” jest trochę akademicka. Najważniejsze jest to, że można osiągnąć spektakularne wyniki i że po ich osiągnięciu warto się pilnować. Bo nadal od zjedzenia zbyt wielu ciasteczek można zacząć mieć ponownie problemy, z którymi po ich takim samym zjedzeniu nasz zdrowy sąsiad wcale nie będzie się borykał. Cukrzyca typu drugiego ma bowiem związek nie tylko z nadmierną masą ciała, ale również podatnością organizmu, związaną z genetyką.
Wyjaśnienie 2: Dlaczego u jednego mała nadwaga wywoła cukrzycę typu 2, a u innego znacząca nadwaga nie?
Nadwaga i otyłość są obiektywnymi i najważniejszymi czynnikami ryzyka wystąpienia cukrzycy typu drugiego. W liczbowej epidemiologii nadwagę definiuje się jako BMI>25, a otyłość BMI>30. Problem w tym, jak już zauważyliśmy, że jest wielu ludzi, którzy chorują na cukrzycę typu drugiego bez dochodzenia do progu otyłości. Są też tacy, którzy mają bardzo wysokie BMI, a wśród nich cukrzyca wcale nie jest uniwersalnie powszechna. Wreszcie mamy ludzi z rzekomo poprawnym BMI, a też chorują na cukrzycę. Zdarza się to mniej więcej raz na 10 przypadków, ale jednak zdarza.
Jak to wszystko jednocześnie pogodzić z zależnością nadmiernej tkanki tłuszczowej i cukrzycy typu 2? Odpowiedzią na to jest koncepcja wypracowana przez lekarzy z Newcastle (omawiana w tekście): każdy ma indywidualny próg tolerancji tkanki tłuszczowej (individual fat threshold). Póki co, jeszcze słabo rozumiemy mechanizmy dystrybucji tkanki tłuszczowej w organizmie i co o tym decyduje. Niektórzy odkładają ją bardziej pod skórą, a inni odkładają ją szybko wewnątrz organów. Ci pierwsi mogą dla niektórych gorzej wyglądać, ale metabolicznie są zdrowsi. Odkładanie tłuszczu w organy jest bardziej niebezpieczne. Zgodnie z teorią lekarzy z Newcastle to właśnie odkładanie tłuszczu w wątrobie, a następnie trzustce jest niebezpieczne i powoduje wystąpienie cukrzycy typu drugiego. Ale dokładnego momentu kryzysowego i nadmiernego odkładania tłuszczu w trzustce nie da się przypiąć do jednego obiektywnego progu w ogólnym BMI. Jedna osoba może mieć dużo tkanki tłuszczowej, ale jednocześnie nie mieć stłuszczenia trzustki. Inna natomiast może już przy relatywnie niewielkim wzroście tkanki tłuszczowej (np. wzroście BMI z 22 do 24.5) bardzo szybko zacząć odkładać tłuszcz w trzustce (w niejednym badaniu populacyjnym widać wzrosty ryzyka cukrzycy typu 2 zdecydowanie wcześniej niż przy BMI=25). I to nie koniec, bo różnice mogą być nie tylko w dystrybucji zmierzonego obiektywnie tłuszczu organach, ale mogą także mieć jakieś podstawy głęboko komórkowe. Także nawet jak byśmy dokładnie znali zawartość tłuszczu w trzustkach wszystkich pacjentów, to i tak mogłoby się okazać, że komórki trzustki jednego pacjenta są w stanie lepiej udźwignąć ten ciężar niż drugiego pacjenta (np. z genetycznych przyczyn lub z innych przyczyn współistniejących). Innymi słowy progu lipotoksyczności (szkodliwości zawartości tłuszczu w tkankach) nie da się prawdopodobnie ustalić określoną gramaturą tłuszczu.
Nie jestem diabetologiem, więc trudno mi ocenić, na ile sensowne jest to rozumowanie. Na pewno zachowuje jakąś spójność z tym, czego dokonano w badaniach klinicznych. Dodam też, że istnieje mały odsetek cukrzyków typu drugiego, którzy mają bardzo małą wagę, są wręcz na granicy niedowagi. Zespół z Newcastle się na ich temat nie wypowiedział. O ile osoba z BMI 24 może spokojnie zrzucić trochę kilogramów, o tyle doradzanie tego komuś, kto ma BMI na przykład 20, może być szalenie ryzykownym zdrowotnie zabiegiem. W takiej sytuacji możemy mieć do czynienia z patem, jeśli chodzi o możliwość interwencji. Zaznaczę tutaj jednak, że mamy trochę analiz dotyczących cukrzycy typu 2 z niedowagą, nazywanej nieraz „chudą cukrzycą” (lean diabetes). W ich przypadku wyraźnie częściej do czynienia mamy z osobami, które mają historię radykalnego niedożywienia we wcześniejszym etapie życia (badania na zwierzętach sugerują, że może to wywołać cukrzyce typu drugiego w późniejszym życiu)(George et al., 2015). Co więcej, niektóre badania pokazują, że takie osoby mimo balansowania na granicy niedowagi, mają zauważalnie wyższą zawartość tkanki tłuszczowej w trzustce i wątrobie (tak w badaniu(Garg & Dutta, 2019), które pokazało, że pacjenci z cukrzycą typu 2 przy BMI poniżej 18.5 mają większą zawartość tkanki tłuszczowej niż grupa porównawcza). Co znowu pasowałoby do teorii Newcastle omawianej w tym tekście, ale utrudniałoby, czy wręcz uniemożliwiałoby proponowaną przez nich terapię.
Wyjaśnienie 3 – czy przy generowaniu nadmiaru tkanki tłuszczowej i powodowaniu cukrzycy typu 2 nie ma znaczenia, z jakich źródeł spożywa się kalorie?
Krótka odpowiedź brzmi: oczywiście, że nie. I dodatkowa odpowiedź brzmi: że nie mamy na to jeszcze absolutnie twardych i jednoznacznych odpowiedzi. Mamy natomiast mocną sugestię, że samo nadspożycie kalorii jest ryzykiem. I to bardzo kwantyfikowalnym, i widocznym w epidemiologii żywienia. Teraz po badaniach z Newcastle wiemy też, że zmienna kaloryczna jest kluczowa przy wywoływaniu remisji.
To oczywiście nie oznacza, że źródło kalorii nie ma znaczenia, ponieważ źródła kalorii i nie są homogeniczne w swoim wpływie na organizm. Po pierwsze już same makroskładniki różnią się w tym, jak łatwo się je spala (przykładowo białko ma wysoki „efekt termiczny”, czyli jego spalanie samo w sobie potrafi pochłonąć nawet 30 procent dostarczonych przez nie kalorii). Po drugie, mamy badania pokazujące, że poszczególne źródła kalorii mogą wywoływać zupełnie inne efekty glikemiczne (np. produkty pełnoziarniste w odróżnieniu od cukru czy przetworzonej mąki). Mamy również badania pokazujące, że kategoria tłuszczu powoduje inne zmiany w tkankach (np. inaczej na stłuszczenie wątroby działa tłuszcz nasycony, a inaczej nienasycony, mimo że gram jednego i drugiego to 9 kalorii). Po trzecie, wiemy, że różne źródła kalorii mogą inaczej wpływać na wewnętrzną przemianę materii, nawet jeśli dostarczają dokładnie tyle samo kalorii (czyli w efekcie wywołać inny bilans kaloryczny całego ciała). Po czwarte, wiemy, że ma to wpływ aktywność organizmu (przemiana materii dostosowuje się do poziomów aktywności). Po piąte, wiemy, że poszczególne gatunki pożywienia mogą zawierać określonego rodzaju substancje, które poprawiają funkcjonowalność transporterów cukru w organizmie (np. owoce jagodowe). Po szóste, wiemy, że określone składniki pożywienia mogą wywoływać inny wpływ na gospodarkę hormonalną, która następnie wpływa na homeostazę organizmu i także wywołuje rozmaite sprzężenia zwrotne (np. pobudzać głód albo osłabiać koncentrację na niejedzeniu). W zasadzie to wielu rzeczy pewnie jeszcze tu nie wymieniłem.
Kluczowe jest tutaj, by pamiętać, że zarówno z perspektywy zdrowotnej jak i perspektywy normoglikemii 100 kalorii pochodzących ze złego jedzenia to nie to samo co 100 kalorii pochodzących ze zdrowego jedzenia, nawet jeśli to ta sama jednostka energetyczna. Są oczywiście spory, czym to złe, a czym dobre jedzenie jest, ale w jednym możemy mówić o konsensusie: wysoko przetworzone jedzenie (kojarzone z fastfoodami) jest z pewnością niezdrowe z różnych przyczyn. Ale jedną z nich jest to, że wysoko przetworzonego jedzenia się po prostu je zbyt dużo. Przy badaniach „otwartego bufetu” (swoboda jedzenia do pełna) wychodzi to wyraźnie: przetworzonego jedzenia zjada się więcej w kaloriach. I pewnie na nim bardzo trudno byłoby przeprowadzić skutecznie protokół z Newcastle. Zresztą zdecydowanie nie warto tego próbować. Mimo że według omówionych tutaj badań czołowa zmienna wysuwająca się na pierwszy plan dla cukrzyków typu 2 to prostu umiejętne poszczenie tak, by doprowadzić do spadku masy ciała. To jednak lepiej na „śmieciowym” jedzeniu nie pościć.
Literatura
Barnard, N. D., Cohen, J., Jenkins, D. J. A., Turner-McGrievy, G., Gloede, L., Jaster, B., Seidl, K., Green, A. A., & Talpers, S. (2006). A Low-Fat Vegan Diet Improves Glycemic Control and Cardiovascular Risk Factors in a Randomized Clinical Trial in Individuals With Type 2 Diabetes. Diabetes Care, 29(8), 1777–1783. https://doi.org/10.2337/dc06-0606
Barroso Oquendo, M., Siegel-Axel, D., Gerst, F., Lorza-Gil, E., Moller, A., Wagner, R., Machann, J., Fend, F., Königsrainer, A., Heni, M., Häring, H.-U., Ullrich, S., & Birkenfeld, A. L. (2021). Pancreatic fat cells of humans with type 2 diabetes display reduced adipogenic and lipolytic activity. American Journal of Physiology-Cell Physiology, 320(6), C1000–C1012. https://doi.org/10.1152/ajpcell.00595.2020
Buchwald, H., Estok, R., Fahrbach, K., Banel, D., Jensen, M. D., Pories, W. J., Bantle, J. P., & Sledge, I. (2009a). Weight and Type 2 Diabetes after Bariatric Surgery: Systematic Review and Meta-analysis. The American Journal of Medicine, 122(3), 248-256.e5. https://doi.org/10.1016/j.amjmed.2008.09.041
Buchwald, H., Estok, R., Fahrbach, K., Banel, D., Jensen, M. D., Pories, W. J., Bantle, J. P., & Sledge, I. (2009b). Weight and Type 2 Diabetes after Bariatric Surgery: Systematic Review and Meta-analysis. The American Journal of Medicine, 122(3), 248-256.e5. https://doi.org/10.1016/j.amjmed.2008.09.041
Bynoe, K., Unwin, N., Taylor, C., Murphy, M. M., Bartholomew, L., Greenidge, A., Abed, M., Jeyaseelan, S., Cobelli, C., Dalla Man, C., & Taylor, R. (2020). Inducing remission of Type 2 diabetes in the Caribbean: findings from a mixed methods feasibility study of a low‐calorie liquid diet‐based intervention in Barbados. Diabetic Medicine, 37(11), 1816–1824. https://doi.org/10.1111/dme.14096
Chan, T. T., Tse, Y. K., Lui, R. N.-S., Wong, G. L.-H., Chim, A. M.-L., Kong, A. P.-S., Woo, J., Yeung, D. K.-W., Abrigo, J. M., Chu, W. C.-W., Wong, V. W.-S., & Tang, R. S.-Y. (2022). Fatty Pancreas Is Independently Associated With Subsequent Diabetes Mellitus Development: A 10-Year Prospective Cohort Study. Clinical Gastroenterology and Hepatology, 20(9), 2014-2022.e4. https://doi.org/10.1016/j.cgh.2021.09.027
Garg, D., & Dutta, M. (2019). Body mass composition among underweight type 2 diabetes mellitus patients—A cross-sectional comparative study. Indian Journal of Endocrinology and Metabolism, 23(2), 222. https://doi.org/10.4103/ijem.IJEM_331_18
George, A. M., Jacob, A. G., & Fogelfeld, L. (2015). Lean diabetes mellitus: An emerging entity in the era of obesity. World Journal of Diabetes, 6(4), 613. https://doi.org/10.4239/wjd.v6.i4.613
Goldenberg, J. Z., Day, A., Brinkworth, G. D., Sato, J., Yamada, S., Jönsson, T., Beardsley, J., Johnson, J. A., Thabane, L., & Johnston, B. C. (2021). Efficacy and safety of low and very low carbohydrate diets for type 2 diabetes remission: systematic review and meta-analysis of published and unpublished randomized trial data. BMJ, m4743. https://doi.org/10.1136/bmj.m4743
Guglielmi, V., & Sbraccia, P. (2018). Type 2 diabetes: Does pancreatic fat really matter? Diabetes/Metabolism Research and Reviews, 34(2), e2955. https://doi.org/10.1002/dmrr.2955
Isbell, J. M., Tamboli, R. A., Hansen, E. N., Saliba, J., Dunn, J. P., Phillips, S. E., Marks-Shulman, P. A., & Abumrad, N. N. (2010). The Importance of Caloric Restriction in the Early Improvements in Insulin Sensitivity After Roux-en-Y Gastric Bypass Surgery. Diabetes Care, 33(7), 1438–1442. https://doi.org/10.2337/dc09-2107
Ishibashi, C., Kozawa, J., Hosakawa, Y., Yoneda, S., Kimura, T., Fujita, Y., Fukui, K., Iwahashi, H., & Shimomura, I. (2020). Pancreatic fat is related to the longitudinal decrease in the increment of C‐peptide in glucagon stimulation test in type 2 diabetes patients. Journal of Diabetes Investigation, 11(1), 80–87. https://doi.org/10.1111/jdi.13108
Lean, M. E. J., Leslie, W. S., Barnes, A. C., Brosnahan, N., Thom, G., McCombie, L., Peters, C., Zhyzhneuskaya, S., Al-Mrabeh, A., Hollingsworth, K. G., Rodrigues, A. M., Rehackova, L., Adamson, A. J., Sniehotta, F. F., Mathers, J. C., Ross, H. M., McIlvenna, Y., Welsh, P., Kean, S., … Taylor, R. (2019). Durability of a primary care-led weight-management intervention for remission of type 2 diabetes: 2-year results of the DiRECT open-label, cluster-randomised trial. The Lancet Diabetes & Endocrinology, 7(5), 344–355. https://doi.org/10.1016/S2213-8587(19)30068-3
Lim, E. L., Hollingsworth, K. G., Aribisala, B. S., Chen, M. J., Mathers, J. C., & Taylor, R. (2011). Reversal of type 2 diabetes: normalisation of beta cell function in association with decreased pancreas and liver triacylglycerol. Diabetologia, 54(10), 2506–2514. https://doi.org/10.1007/s00125-011-2204-7
Pories, W. J., Swanson, M. S., MacDonald, K. G., Long, S. B., Morris, P. G., Brown, B. M., Barakat, H. A., deRamon, R. A., Israel, G., Dolezal, J. M., & Dohm, L. (1995). Who Would Have Thought It? An Operation Proves to Be the Most Effective Therapy for Adult-Onset Diabetes Mellitus. Annals of Surgery, 222(3), 339–352. https://doi.org/10.1097/00000658-199509000-00011
Singh, A., Singh, R., & Kota, S. (2015). Bariatric surgery and diabetes remission: Who would have thought it? Indian Journal of Endocrinology and Metabolism, 19(5), 563. https://doi.org/10.4103/2230-8210.163113
Stenberg, E., Olbers, T., Cao, Y., Sundbom, M., Jans, A., Ottosson, J., Naslund, E., & Näslund, I. (2021). Factors determining chance of type 2 diabetes remission after Roux-en-Y gastric bypass surgery: a nationwide cohort study in 8057 Swedish patients. BMJ Open Diabetes Research & Care, 9(1), e002033. https://doi.org/10.1136/bmjdrc-2020-002033
Steven, S., Hollingsworth, K. G., Al-Mrabeh, A., Avery, L., Aribisala, B., Caslake, M., & Taylor, R. (2016). Very Low-Calorie Diet and 6 Months of Weight Stability in Type 2 Diabetes: Pathophysiological Changes in Responders and Nonresponders. Diabetes Care, 39(5), 808–815. https://doi.org/10.2337/dc15-1942
Taylor, R. (2019). Calorie restriction for long-term remission of type 2 diabetes. Clinical Medicine, 19(1), 37–42. https://doi.org/10.7861/clinmedicine.19-1-37
Vetter, M. L., Ritter, S., Wadden, T. A., & Sarwer, D. B. (2012). Comparison of Bariatric Surgical Procedures for Diabetes Remission: Efficacy and Mechanisms. Diabetes Spectrum, 25(4), 200–210. https://doi.org/10.2337/diaspect.25.4.200
Wagner, R., Eckstein, S. S., Yamazaki, H., Gerst, F., Machann, J., Jaghutriz, B. A., Schürmann, A., Solimena, M., Singer, S., Königsrainer, A., Birkenfeld, A. L., Häring, H.-U., Fritsche, A., Ullrich, S., & Heni, M. (2022). Metabolic implications of pancreatic fat accumulation. Nature Reviews Endocrinology, 18(1), 43–54. https://doi.org/10.1038/s41574-021-00573-3
Wang, G.-F., Yan, Y.-X., Xu, N., Yin, D., Hui, Y., Zhang, J.-P., Han, G.-J., Ma, N., Wu, Y., Xu, J.-Z., & Yang, T. (2015). Predictive Factors of Type 2 Diabetes Mellitus Remission Following Bariatric Surgery: a Meta-analysis. Obesity Surgery, 25(2), 199–208. https://doi.org/10.1007/s11695-014-1391-y





Bardzo ciekawy artykuł! Zastanawiam się, czy dieta z badania Counterpoint mogła w dużej mierze przyczynić się do zwiększenia popularności diet w proszku...